- 2025年1月28日
- 2025年1月30日
胃がん
1.胃がんとは
胃がんは、胃の粘膜に生じる悪性の腫瘍(がん)で、主に胃の内側の細胞が異常に増殖して発生します。ヘリコバクター・ピロリ菌への感染や喫煙、不規則な食生活などがリスク要因とされ、放置するとがんが進行して周囲の臓器に広がったり、転移したりする可能性があります。早期発見・治療が重要です。
胃の役割とがんが発生しやすい部位
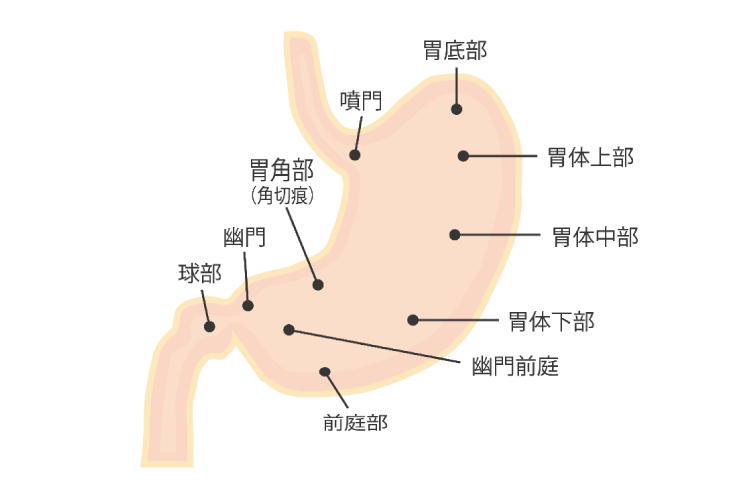
胃は、食べ物を消化するために胃酸や酵素を分泌しつつ、次のような部位に分けられます。
- 胃体部:中央部分。胃酸や消化酵素の分泌に重要な役割を担う。
- 胃角部:胃がんが比較的見つかりやすい場所。
- 幽門部:胃の出口にあたり、胃がんが発生しやすい領域。
- 噴門部:食道との境目に位置し、近年は「食道胃接合部がん」の発生が増加傾向にある。
2.胃がんの主な原因
ピロリ菌(ヘリコバクター・ピロリ)の関与
ピロリ菌に感染すると、胃粘膜が慢性的に炎症を起こして萎縮や腸上皮化生が進行し、最終的にがん化に至るリスクが高まります。除菌療法により、発症リスクを抑えることが可能です。
食事習慣

- 塩分の過剰摂取(漬物や燻製食品など)は、胃粘膜への負担を大きくし、発がん要因になると考えられています。
- 抗酸化物質(ビタミンC、E)を豊富に含む野菜や果物の摂取は、リスク低減に役立ちます。
生活習慣

- 喫煙:胃酸分泌を促し、DNAを傷つける働きを強める。
- 過度の飲酒:胃粘膜に慢性の炎症をもたらす。
遺伝的素因
- 家族性胃がん症候群(CDH1遺伝子変異)やリンチ症候群などを抱える場合、胃がん発症リスクが一段と高くなる。
3.胃がんの症状
初期段階
- 胃もたれ:食後の消化不良感や不快感。
- 軽度の貧血:慢性的な粘膜出血による鉄不足。
- 体重の減少:食事量が変わらないのに痩せる場合は注意。
見逃しやすい症状
- げっぷや胸やけ:逆流性食道炎と勘違いされることがある。
- 吐き気・軽い嘔吐:特に幽門部が狭まると生じるケースあり。
- 倦怠感:病状が進むと顕著になる全身症状のひとつ。
進行がんの特徴
- 強い腹痛:腫瘍が神経に触れるほど浸潤した場合に起こる。
- 吐血や黒色便(タール便):がん部位からの出血を示唆。
- 黄疸や腹水:肝転移や腹膜への広がりを示唆する症状。
4.検査・診断方法
日本での胃がんによる死亡率は依然として高い水準にあり、早期発見が大きな鍵を握ります。主な検査にはバリウム検査や胃カメラなどがあります。
バリウム検査
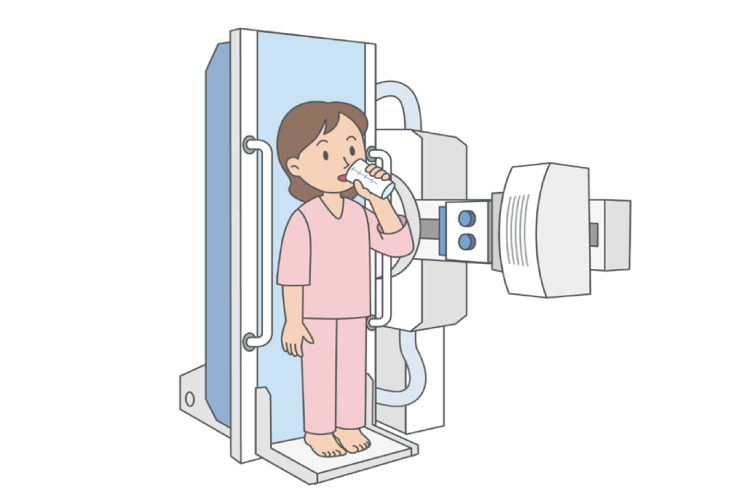
- X線を用いて胃粘膜の凹凸を確認し、広範囲をスクリーニング。
- コスト面で有利だが、正確性は胃カメラに及ばない。
胃カメラ(上部内視鏡検査)
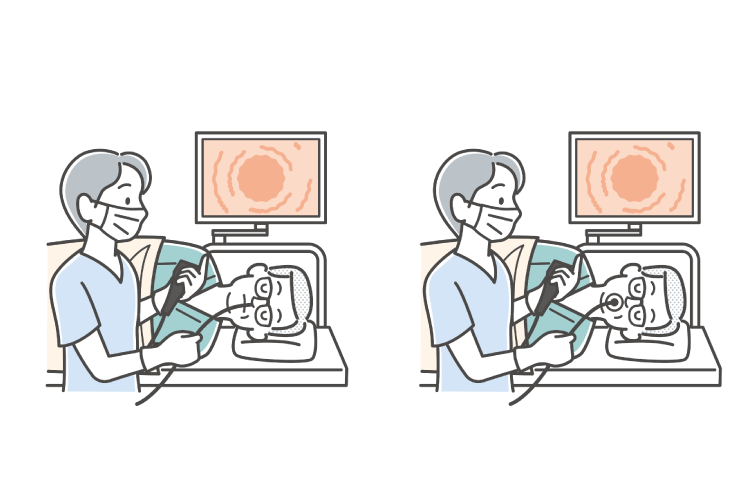
- 直接粘膜を観察でき、色調や形態のわずかな変化も捉えやすい。
- 組織の一部を採取(生検)して悪性細胞の有無を確認可能。
その他の検査と診断手法
- 腫瘍マーカー:血液でCEAやCA19-9などを測定。進行度を推察する補助的指標。
- 画像検査:CTやMRIでリンパ節や臓器転移を調べる。
5.胃がんのステージ分類
ステージと進行度の目安は以下の通りです。
| ステージ0(早期) | 粘膜内にとどまる病変。転移はほぼなく、内視鏡治療が適応になるケースも多い。 |
| ステージI~II | 粘膜下層や筋層への浸潤がみられ、外科手術がメイン。 |
| ステージIII | 胃壁全層に浸潤しリンパ節転移を複数抱える。術後に化学療法を併用することが一般的。 |
| ステージIV | 肝臓や肺、腹膜などへの遠隔転移がある。化学療法が主軸となる。 |
早期がんと進行がんの違い
- 早期:胃壁の浅い層だけを侵し、リンパ節転移がほとんどないため治癒率が高い(90%以上)。
- 進行:胃全層を貫通し、他臓器への転移が確認されることも多い。治療が難航しやすい。
6.胃がん治療の選択肢
手術療法
- 内視鏡的治療(ESD):胃カメラを用いて粘膜表面に限定した早期病変を切除。患者の負担が少なく回復も早い。通常入院期間は1週間程度です。
- 腹腔鏡下手術:体への侵襲を抑えながらリンパ節郭清などを行う。
- 開腹手術:進行がんに対して、広範囲に胃を切除し、リンパ節を取り除く。
化学療法・分子標的治療
- プラチナ製剤などの抗がん剤:術後補助療法や転移性胃がんの治療に使用。
- HER2陽性の場合:トラスツズマブなどの分子標的薬を併用することがある。
術後の過ごし方
- 栄養管理:少量・高タンパク食をこまめにとる。
- ダンピング症候群対策:食後の急激な不快感を防ぐために、食事を小分けにするなど工夫が必要。
- ピロリ菌除菌:感染が未治療の場合は、術後に除菌療法を検討する。
7.胃がんの予防と定期検診のすすめ
生活習慣の見直し

- 塩分控えめの食事を心掛ける。
- 果物や野菜などのビタミン豊富な食品を摂取する。
- 喫煙・過度の飲酒を避ける。
- ピロリ菌の検査と、感染時の除菌療法を検討する。
検診のタイミング

- 40歳以上は、年1回の検診を推奨する地域が多い。
- 50歳以上や高リスク群(ピロリ菌保有者、がん家族歴あり)は、内視鏡検査の間隔を短めに設定することが望ましい。
- 低リスク群であっても、症状がある場合は早期受診を心掛ける。
食事が及ぼす影響

- 発がんリスクを高める食品:塩分の高い加工品(漬物、燻製、加工肉)など。
- リスク低減が期待できる食品:緑黄色野菜や果物、緑茶などに含まれる抗酸化成分。
胃がんは、早期の段階では自覚症状が少なく、見過ごされやすい病気です。しかし、定期的な胃カメラ検査や生活習慣の改善、ピロリ菌除菌などの対策を行うことで、早期に発見し、治療成果を大きく向上させることが可能です。自分のリスクを把握し、適切なタイミングで検診を受けることが、胃の健康を守るうえで重要となります。
※胃がんの頻度は、ピロリ菌治療の認知度向上、胃カメラの普及に伴い減少傾向ではありますが、まだまだ死亡例は多く2022年集計では男性3位女性6位とされています。
引き続き早期診断に努めていければと思っています。
